结直肠癌也称大肠癌,包括直肠癌和结肠癌,是我国常见的恶性肿瘤之一,发病率已经跃居肿瘤的第3~5位,且新发病例以每年4.2%的速度递增。在一些经济发达地区,其发病率甚至已经跃居第2位,仅次于肺癌。
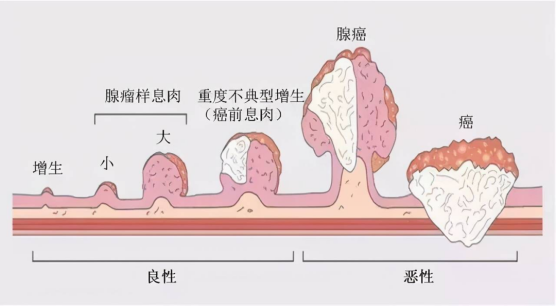
超过80%的患者被确诊时,已经处于中晚期,早癌发现率<15%。大肠癌的预后与“三早”(早发现、早诊断、早治疗)密切相关,早期大肠癌5年生存率可达90%以上,极早期癌几乎可100%治愈,而晚期的5年生存率不足10%。
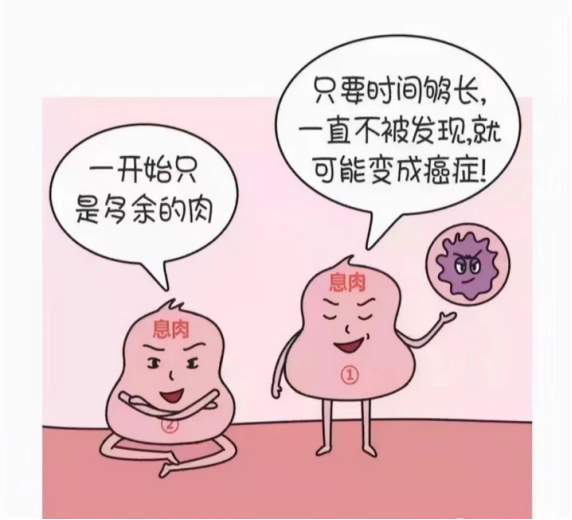
大肠癌主要是腺瘤性肠息肉演变而来,约占85%~90%,甚至更高,而息肉演变为肠癌一般需要5-15年的漫长时间,因此,我们有足够的时间去发现肠息肉,阻断其癌变进程。我院为全市唯一一家国家惠民工程:结直肠癌筛查定点医院,自2020年起,3年余已完成结直肠癌免费筛查任务2000余例,阳性率达65%,且99%的患者都得到了有效及时的治疗,大大延长了结直肠癌病例生存期。
为了早发现,早诊断,早治疗结直肠癌,提高我市居民的肠癌生存率,蚌埠市今年仍继续实施“社区居民结直肠癌筛查”工作。
哪些人尤其需要筛查呢?
①便血、大便次数增多、黏液便伴或不伴腹痛、不明原因贫血或体重下降;
②直系亲属中有大肠癌患者或大肠息肉患者;
③曾有大肠癌癌前疾病者(如大肠腺瘤、溃疡性结肠炎、克罗恩病、血吸虫病等);
④胆囊或阑尾切除者;
⑤盆腔放疗史者;
⑥其他:40岁以上、超重或肥胖、糖尿病、慢性便秘者或排便习惯改变者等。
有哪些方法可以筛查呢?
粪便隐血试验:粪便检测简便、安全、经济,并且在结直肠癌普查中取得明显的成功,但是缺乏高度的准确性,因此仅仅作为初筛手段,及不愿意接受肠镜检查者。
全结肠镜检查:肠镜检查可以对结直肠全段黏膜进行直观观察,发现可疑病变同时行活检取材。因此,肠镜检查精确度高,被认为是大肠癌筛查的金标准。
什么是无痛内镜?
无痛内镜,包括无痛胃镜和无痛肠镜,是麻醉技术与胃肠镜检查的结合,既能达到检查目的,又可以彻底消除病人对检查的恐惧心理,以及检查过程中的痛苦和不适感,做到睡眠式胃肠镜检查。
无痛内镜就是在胃肠镜检查之前,通过应用镇静剂及(或)镇痛剂,使病人处于浅睡眠的麻醉状态,在舒适无痛苦的睡眠过程中完成整个检查。检查结束后病人在几分钟内就会清醒,经观察后即可离院。
无痛内镜是否安全?
首先,无痛内镜技术已应用很长时间,证实该项技术高度安全。
其次,检查时间很短,麻醉、镇静药用量有限。再者,麻醉、镇静药品安全性都很高,代谢十分迅速,一般不会产生毒副作用,除非有明确的相关药物过敏史以及严重的肝肾代谢问题。
最主要是在整个检查过程中,会有拥有丰富经验的麻醉医生全程参与,还配备了完善的监护和抢救措施。所以一般来说麻醉是安全的。
但也存在麻醉意外可能性,尽管很低,往往与病人基础疾病有关,因此,并不是所有人都适合接受无痛内镜检查。
哪些情况不适合行无痛内镜检查?
一般情况差,生命体征不稳定者:如心衰、心梗、中风、昏迷、肝肾衰竭、严重贫血、以及高龄衰弱等,不宜做无痛内镜。
患有严重呼吸系统疾病如急性呼吸道感染、肺炎、慢性阻塞性肺气肿和哮喘的急性发作期、阻塞型睡眠呼吸暂停综合征者,本身就存在低氧血症,不宜做无痛内镜。张口障碍、颈项或下颌活动受限、矮胖体型者会影响气道开放,也不宜做无痛内镜。
消化系统疾病如食管、贲门、幽门和肠梗阻、呕吐或呕血者存在胃食管潴留,有误吸入气管引起吸入性肺炎的风险,应在胃肠减压等预处理排出潴留液后才能进行无痛内镜。
其他如妊娠状态、对多种药物过敏的过敏体质者不宜无痛内镜检查。
无痛内镜前后需注意什么?
检查前4-6小时内应禁饮,需有亲友陪同,检查前取下假牙。
检查后24小时内不要驾驶机动车辆、进行机械操作和从事高空作业。
消化内镜中心温馨提示
胃肠镜:周一至周日 8:00-17:30(急诊24小时待岗)
就诊地址:蚌埠市第四人民医院(康复院区)门诊二楼消化内镜中心)
咨询电话:水医生 18656275177、王医生 19305525891
专家介绍:


科普部分来源 | 蚌埠市第一人民医院
转载声明 | 文章部分图文版权归原创作者所有,如有侵权请与我们联系删除